2019年に国内で行われた体外受精の治療実績が2021年9月に発表されました。約600施設で45万8101件の治療が行われ、6万598人が生まれました。年間出生数の14人に1人の割合となります。治療件数と出生児数は過去最多となりました。
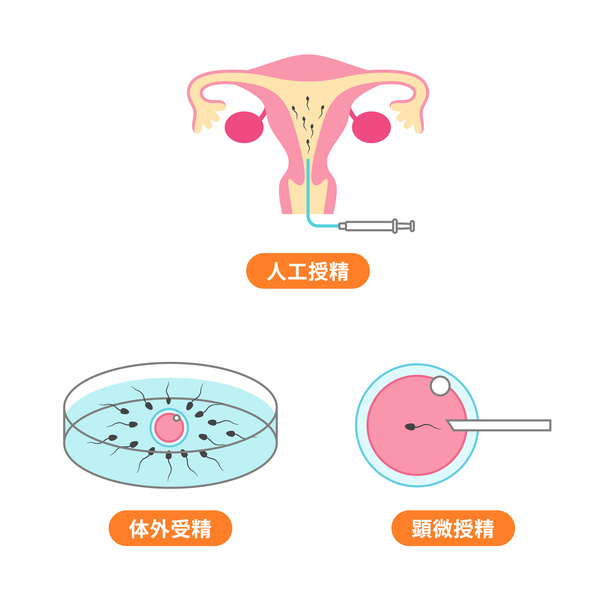
体外受精とは、排卵直前の状態まで育った卵子を卵巣から採取し、培養液の中で受精させ、ある程度、発育したものを子宮にいれるという方法です。体外での受精・培養に高度な技術を要するのはもちろんですが、決して特殊な方法ではなく、最近では一般的な治療法の一つとなっています。妊娠が成立するまでの複雑な過程のごく一部を少し手助けする治療になります。
では、体外受精(IVF)とはどのようなものか、見ていきましょう。
卵子を育てる
効率よく卵子を採取するために、内服薬や注射などを使用し、複数の卵子を育てます。
排卵誘発を全く行わず、自然に卵が育つのを待つ方法もあります。
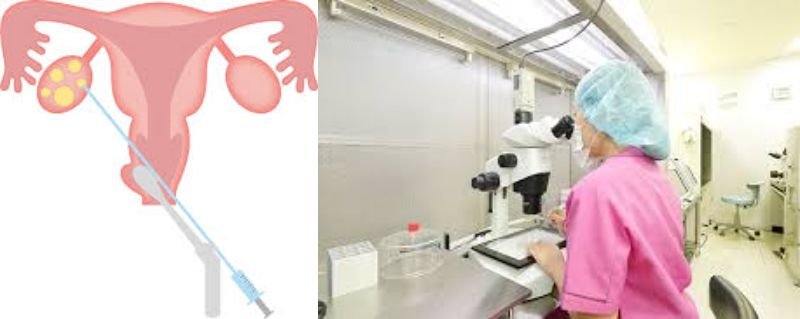
女性の卵巣から卵をとる
卵巣に針を刺して卵を採取します。(日帰りでできる簡単な手術のような感じです)精液は採卵当日に採取していただきます。
受精させるいくつかの方法がありますが、最も基本的なものは、濃度を調節した精子を卵子にふりかけて受精するのを待つ方法です。
顕微鏡でみながら細い針で精子を卵子の中に注入する方法 (顕微授精)もあります。
受精した卵子を子宮に戻す
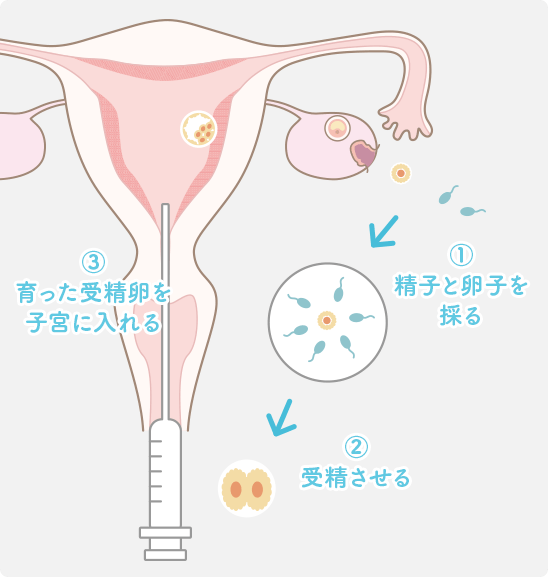
受精した卵子は 胚(はい)と呼ばれます。細胞分裂して少し育った細胞を(胚)子宮に入れるのが胚移植です。さらに体外で培養を続け、胚盤胞と呼ばれる段階まで育ててから子宮に入れる方法もあります。
その後、注射か内服薬で黄体ホルモン(着床しやすくするホルモン)を補充します。
経済的負担の適応がある
さて、ここからは、お金のことをお話します。
不妊治療の経済的負担の軽減を図るため、高額な医療費がかかる、配偶者間の不妊治療に要する費用の一部を支援する助成制度(特定不妊治療費助成事業)があります。
体外受精は確かに自由診療になりますが、ご夫婦合算の所得が730万円未満の場合は助成金の申請が可能です。
助成金は、初回助成の治療開始時の妻の年齢で上限回数があります。また無精子症などの高度男性不妊も治療も別途助成金の適応になります。自治体独自での助成金制度がある場合もありますので、詳しくはお住いの自治体の助成金制度を確認してみてください。

一般的な治療費として、これくらいはかかるようです。
日本の人口は年々減少傾向

日本では、若年世代にとって、経済的な負担の大きさ、家庭と仕事の両立の困難さ、育児についての不安など、子どもを生み育てることをためらわせる経済的、あるいは心理的な負担感が強いのが現状です。
子どもを持ちたいという日本国民の希望に応え、子どもを安心して生み、育てやすくするための支援策をさらに拡充していき、子育てができやすい環境を整えることが、少子化に歯止めをかけ、日本の未来が輝くことになると思います。